La fibromialgia, meglio definita come “sindrome fibromialgica”, è una malattia che interessa per il 90% il sesso femminile, tra i 20 e i 55 anni, generalmente con personalità emotive e/o ansiose.
I sintomi 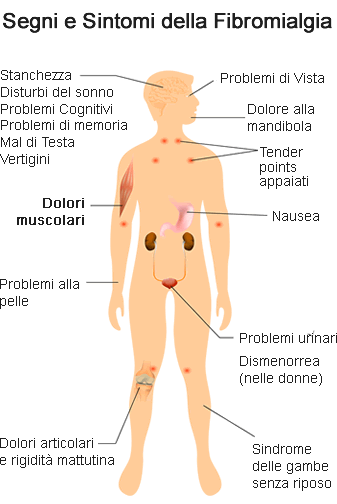
E’ caratterizzata da dolori diffusi ai tessuti molli e dalla presenza di specifici punti dolenti alla pressione locale, detti “tender points”; in alcuni casi il dolore provocato dalla pressione su questi punti si irradia, definendo i cosiddetti “trigger points” (punti grilletto). I tender points più frequenti sono sul muscolo trapezio, sopraspinato, gluteo (quadrante supero-esterno), sulle giunzioni costo-condrali superiori, sugli epicondili omerali, sui cuscinetti adiposi a livello mediale delle ginocchia.
Il termine “fibro” indica i tessuti fibrosi (come tendini, legamenti e muscoli), mentre “mialgia” indica uno stato doloroso muscolare. I muscoli colpiti sono generalmente in uno stato di aumentata tensione muscolare, che porta dolore, rigidità e stanchezza. I dolori (più frequenti a livello del tronco) sono generalmente aggravati dal freddo, dalla fatica e da fattori emozionali.
La sindrome fibromialgica è caratterizzata anche da altri sintomi: disturbi del sonno (risveglio nelle prime ore del mattino); notevole stancabilità; rigidità mattutina; colon irritabile; stato depressivo; occasionale presenza di nodosità palpabili in corrispondenza dei “tender points”; emicrania.
La diagnosi
Dal momento in cui si instaura il quadro patologico completo al momento della diagnosi passa di solito molto tempo, in media 7 anni. Infatti, a causa della molteplicità e varietà dei sintomi, il paziente percorre, di solito, una vera e propria odissea medica, durante la quale riceve numerose diagnosi e terapie. La malattia decorre in fasi di mesi o settimane, alternando periodi di remissione parziale o totale ad altri di ricomparsa e intensificazione della sintomatologia (ciò in relazione soprattutto ad eventi stressanti). Talvolta si verifica un aggravamento con l’arrivo della brutta stagione; tuttavia, uno studio norvegese (dipartimento di Psichiatria dell’Università di Trondheim), pubblicato nel Marzo 2002, dimostra che la FM di vecchia data non è correlata alle variazioni climatiche; viceversa quella diagnosticata da meno di dieci anni ha maggior probabilità di correlazione.
Caratteristica della FM è l’assoluta negatività degli esami di laboratorio e dei mezzi diagnostici per immagini.
Anche a livello istopatologico non vi sono alterazioni significative, per cui la malattia viene considerata come un disturbo funzionale.
La diagnosi è quindi fondamentalmente clinica (protocollo del 1990 del Collegio Americano di Reumatologia): il paziente deve riferire dolori spontanei, da più di tre mesi, alla muscolatura, ai tendini e alle inserzioni tendinee del tronco e/o delle estremità in almeno tre regioni corporee; devono inoltre essere presenti almeno 12 dei 24 tender points conosciuti (criteri principali).
Altri sintomi che portano alla diagnosi sono l’eventuale presenza di emicrania, disturbi del sonno, gastrointestinali, circolatori o dell’umore (criteri secondari).
Le cause
Purtroppo ancora non sono certe le cause della sindrome. L’ipotesi più plausibile è quella che, su un soggetto con una certa predisposizione genetica (si presume del sistema HLA), un evento scatenante possa provocare l’esordio della FM. Questo può essere un trauma fisico o psichico, un intervento chirurgico o una infezione virale; si tende sempre più a non considerare la FM come una patologia psicosomatica in quanto numerosi lavori hanno dimostrato che i tratti psicopatologici dei pazienti fibromialgici sono del tutto sovrapponibili a quelli di pazienti affetti da patologie caratterizzate da dolore cronico (ad es. l’artrite reumatoide) e quindi da considerare reattivi alla malattia di base (vale a dire la presenza di un umore depresso è dovuta alle difficoltà che il paziente incontra a causa della patologia, e non viceversa).
Il meccanismo responsabile della sintomatologia sarebbe rappresentato da una iperattività del Sistema Nervoso Neurovegetativo ed in particolare del Sistema Simpatico, causata da un deficit di un ormone, la serotonina, prodotto dal nostro stesso corpo (attività fisica e luce solare ne aumentano la produzione). Tale iperreattività causerebbe una riduzione della vascolarizzazione muscolare e di alcune aree del cervello, come talamo e nucleo caudato (dovuta a vasocostrizione arteriolare indotta dal Sistema Simpatico). In particolare uno studio ha dimostrato che reperti bioptici muscolari di pazienti affetti da FM evidenziavano alterazioni simili a quelle riscontrate nell’ischemia muscolare sperimentale.
Ciò comporterebbe, tra l’altro, un abbassamento della soglia del dolore dei pazienti fibromialgici; questi, inoltre, sono generalmente persone freddolose, in particolar modo alle mani e ai piedi.
La terapia
La complessità della sintomatologia della Fibromialgia richiede un trattamento multi- o interdisciplinare nel quale la terapia farmacologica sia affiancata dall’educazione del paziente, dalla terapia psicologica e dalla riabilitazione.
L’esercizio fisico è di basilare importanza per interrompere il circolo vizioso dolore-inattività-dolore, che porta il paziente con FM a evitare di muoversi per non aggravare il dolore. L’immobilità, infatti, determina ipotrofia muscolare, con peggioramento della forma fisica e depressione, che, a loro volta, aggravano la sintomatologia dolorosa durante il movimento. Pertanto gli obiettivi dell’esercizio fisico sono il miglioramento della forma fisica e del tono dell’umore e la riduzione dell’affaticabilità.
Per evitare che l’attività fisica aggravi i sintomi del paziente con FM, in particolare il dolore, è consigliabile individualizzare il regime dell’esercizio, iniziandolo sotto soglia rispetto alle capacità fisiche del paziente e aumentarne gradualmente l’intensità fino a una intensità moderata; non raggiungere il limite di affaticabilità; istruire il paziente sul possibile incremento del dolore e della stanchezza, e rassicurarlo sulla breve durata della riacutizzazione; in caso di evento avverso, ridurre l’intensità degli esercizi fino alla scomparsa dell’evento.
Nonostante l’indubbio beneficio che l’esercizio aerobico e soprattutto l’idrochinesiterapia e la balneoterapia apportano sulle funzioni mentali, in particolare sulla depressione, l’approccio riabilitativo ottimale per la FM è senza dubbio rappresentato dalle Terapie Mente-Corpo (TMC). Queste, agendo sulle relazioni tra cervello, mente, corpo e comportamento e sui loro effetti sulla salute e sulla malattia, si sono dimostrate efficaci sul dolore cronico e su altri importanti sintomi della FM, quali affaticamento, difficoltà a dormire e a rilassarsi, depressione, ansia e disagio psicologico, e quindi nel migliorare le attività giornaliere, l’umore, la qualità di vita e nel ridurre la disabilità.
Le TMC risultano maggiormente efficaci nel trattamento precoce dei sintomi della FM, in quanto prevengono i comportamenti del circolo vizioso che s’instaura tra disabilità e distress psicologico associato al dolore cronico diffuso, che col tempo conduce a grave disabilità.
Perché tali tecniche siano efficaci nella FM, è indispensabile la competenza del fisioterapista nella tecnica applicata e nel trattare la malattia.
 Il metodo Resseguier
Il metodo Resseguier
Il Metodo Rességuier è il miglior strumento riabilitativo con cui approcciare la difficile situazione del malato fibromialgico. Anzitutto la “postura di accompagnamento” del fisioterapista al malato è l’ideale per superare le complesse problematiche di relazione e comunicazione del paziente con FM. L’affinamento della percezione e la correzione delle disfunzioni percettive del MR sono la base della terapia della FM, in quanto tendono a correggere le alterazioni della nocicezione derivanti dall’ipersensibilizzazione. Il disagio psicologico del paziente trova rassicurazione e aiuto nel “comfort di base” in cui il MR lo mantiene. Inoltre la continua personalizzazione del trattamento è plasmata sulla situazione psico-fisico-sociale del paziente, condotto dal fisioterapista a porre in atto adeguamenti sia psichici che fisici utili a ristabilirne l’equilibrio psicofisico. La dolorabilità intensa, l’iperalgesia e l’allodinia, che arrivano a rendere i pazienti “intoccabili”, e l’affaticabilità tipica della malattia sono superate da questo tipo di riabilitazione, che non include alcun tipo di terapia manuale né di esercizio fisico.
Si è dimostrato efficace nel trattamento della FM anche il metodo Body Movement and Perception (BMP), che integra il MR con movimenti fisici a basso impatto — in parte derivati da esercizi di “ginnastica dolce”, in parte concepiti con lo scopo di sviluppare la percezione corporea e del movimento — ed esercizi di respirazione consapevole.
La modalità terapeutica e il percorso di cura, da realizzare all’interno di un arco temporale di circa 8 settimane, costituiscono un Sistema Integrato nella Riabilitazione della Fibromialgia (SIRF).
Questo sistema integrato, offrendo un ventaglio di strumenti connessi tra loro, permette di approcciare la FM in modo organico per ridurre i sintomi e conseguire il benessere tramite lo sviluppo di un processo di consapevolezza corporea.
Per trattare i pazienti con FM si è rivelato utile un piano di trattamenti di circa 10/12 sedute, le prime 6 da effettuarsi a cadenza bisettimanale e le successive 4-6 sedute a cadenza settimanale, nel corso delle quali vengono insegnati anche esercizi da eseguire a casa come coadiuvanti della fisioterapia.
La pratica va collegata alla vita quotidiana perché ci possa essere integrazione dei cambiamenti a vari livelli. È indicato continuare a eseguire gli esercizi oltre il tempo del trattamento per stabilizzare i risultati ottenuti, evitare le ricadute e continuare ad avere cura di sé. Al termine del trattamento è comunque raccomandata un’attività di gruppo, quale, ad esempio, Qi Gong, metodo Feldenkrais, Yoga terapeutico, attività in acqua o attività aerobica.
Durante una seduta di MR, la persona è accompagnata dal fisioterapista con un:
contatto silenzioso, costante, garante del tono di fondo della relazione e della rassicurazione dei livelli della sensibilità primaria;
contatto manuale, attraverso le cosiddette “prese” su alcuni distretti corporei, centrali o periferici, per favorire nel paziente la connessione con la propria corporeità e percezione;
contatto verbale, che invita all’esperienza diretta indirizzando l’attenzione in maniera specifica, così da permettere alla persona di restare attualizzata sui dati emergenti dalla percezione del corpo.
Una pratica specifica del MR utilizzata durante le sedute di trattamento e insegnata al paziente perché possa usufruirne anche autonomamente è la Petite gymnastique (piccola ginnastica).
Consta di 2 tempi:
fase attiva con movimento volontario: percezione, movimenti statici e dinamici, coordinazione, controllo dell’azione motoria, respirazione;
fase attiva senza movimento: percezione, descrizione dell’esperienza sensoriale, consapevolezza delle modifiche poste in atto dal corpo.
La petite gymnastique stimola un’attivazione fisica e una profonda concentrazione, sviluppa una forza tonica nella regione addominale che crea stabilità ed equilibrio, permette un riallineamento assiale, un giusto tono muscolare, una maggiore profondità del respiro e una sua più capillare distribuzione, produce fluidità, scioltezza, rilassamento mentale, acuità dell’attenzione, benessere psico-fisico.
Movimento e Percezione Corporea
Poi c’è il Movimento e la Percezione Corporea che si avvale di esercizi provenienti dal campo delle ginnastiche dolci e della riabilitazione. Gli elementi costitutivi di questo approccio sono il movimento, la percezione, il rilassamento.
Le attività hanno la finalità di accompagnare la persona a sentirsi presente nel suo corpo, nel suo respiro, nel suo movimento, nella sua capacità di rilassamento. Lo scopo è soprattutto di recuperare un congruo tono muscolare, spesso alterato nella FM.
Si sostiene la persona in un lavoro attento, che le permetta di riconoscere la tensione muscolare eccessiva a cui le zone corporee sono sottoposte, che penalizza certi movimenti o certe attività motorie. S’insegna a riconoscere lo sforzo muscolare che inconsapevolmente si applica anche alla gestualità più semplice o a riposo. La persona, durante il movimento, può diventare consapevole pure della fretta, della distrazione che conduce a un movimento meccanico e poco libero, poco agevole, non fluido.
S’insegnano movimenti piccoli, mirati, a volte quasi impercettibili, e movimenti ampi, coinvolgenti più distretti corporei, per imparare ad allentare lo sforzo, distendere i muscoli contratti e tesi, disfare le rigidità, ridurre i condizionamenti motori derivanti, aumentare l’escursione articolare, favorire un migliore assetto posturale, recuperare fluidità nell’azione.
Si promuovono momenti di consapevolezza del respiro, del suo fluire spontaneo, delle sensazioni che emergono nelle parti del corpo coinvolte, restando osservatori attenti e accoglienti di questa dinamica naturale. Tali esercizi facilitano la concentrazione e l’acquietamento della mente con conseguente rilassamento.
Dal versante fisioterapico recenti studi americani (Università della Virginia) hanno dimostrato una certa efficacia della magnetoterapia. Il massaggio è sconsigliato, in quanto si è visto che può far peggiorare la sintomatologia: anzi si può affermare che se un muscolo contratto tende a peggiorare dopo un massaggio si può sospettare una FM.
Molto utile, anche se poco conosciuto, il bio-feedback elettromiografico, che può consentire al paziente di autorilassarsi vincendo le tensioni muscolari.
Anche le TENS, dispositivi a batteria applicabili al corpo e portatili, emettenti piccole correnti elettriche, possono, con un meccanismo cosiddetto di “controirritazione”, ridurre notevolmente dolori locali. Può essere utilizzato anche il calore esogeno o il freddo asciutto (camera del freddo).
Terapie sperimentali
Esistono poi terapie ancora in fase sperimentale, su cui cioè sono ancora in corso studi clinici. Per queste cure, che non sono considerate validate, ci si basa su singoli casi, risultati da un campione ridotto di pazienti.
All’inizio del 2015, l’Università di Tel Aviv ha pubblicato uno studio che dimostra l’efficacia dell’ossigenoterapia iperbarica nel trattamento della fibromialgia e conferma l’ipotesi che la disfunzione originale della sindrome sia a livello cerebrale. Lo studio ha coinvolto 60 pazienti donne, affette da fibromialgia da almeno 2 anni. Nel frattempo sono in corso altri studi, anche in Italia (a Bologna, Ravenna e Grosseto).
Al momento la OTI è assolutamente sperimentale.
Vantaggi: la terapia pare produrre un miglioramento molto lieve e temporaneo almente efficace, o almeno non nella totalità dei pazienti
Svantaggi: non è mutuabile ma in alcuni casi può essere erogata con facilitazioni e convenzioni private. Comunque si tratta di costi importanti: le sedute sono molte e da ripetere nel corso degli anni in maniera continuativa (almeno 50, 70 euro a seduta da eseguire almeno per cicli di 10).
Stimolazione transcranica
Questa tecnica non invasiva utilizza un macchinario per applicare una stimolazione elettromagnetica del tessuto cerebrale. La stimolazione avviene a bassa frequenza grazie a campi elettrici o magnetici. Serve a stimolare la corteccia nella parte del cervello che si pensa dedicata alla percezione del dolore. Pare avere discreti risultati sul senso di stanchezza e in parte sulla percezione del dolore. Al momento sono in corso diversi studi.
Vantaggi: l’effetto sembra limitato nel tempo, per cui va ripetuto dopo alcuni mesi. Non sempre è efficace e non si conoscono gli effetti a lungo termine
Svantaggi: è una terapia costosa
Ossigeno-ozonoterapia
Può essere un supporto efficace per la fibromialgia per le sue proprietà antidolorifiche e antinfiammatorie. Può riattivare il microcircolo vascolare e il metabolismo muscolare. La terapia consiste principalmente in autoemoinfusioni da da praticarsi con frequenza: si inietta al paziente il suo stesso sangue, miscelato con ossigeno e ozono secondo protocolli prestabiliti. L’ossigeno-ozono terapia ha dimostrato la sua efficacia contro la fibromialgia grazie alle sue proprietà antinfiammatorie, antidolorifiche e di miglioramento dell’ossigenazione cellulare e del microcircolo sanguigno.
Vantaggi: nessun effetto collaterale, si può ripetere sempre
Svantaggi: costi elevati (non è mutuabile) e protocolli anche di due sedute settimanali. I risultati si mantengono per poche settimane.
Dott.ssa Marianna Abate-Fisioterapista

